
Das große Vergessen aufhalten: Erstmals in der Geschichte der Demenzforschung besteht Hoffnung darauf, die Alzheimererkrankung – den gefürchteten Zerfall von Nervenzellen im Gehirn – zu drosseln. Die Voraussetzung ist eine frühestmögliche Diagnose.
von Claudia Eberhard-Metzger
Zahlen & Fakten
Weltweit sind schätzungsweise
-
55
Mio.
Menschen von Demenz betroffen, in Deutschland sind es etwa
-
1,8
Mio.
Die Kosten für Demenz beziffern sich nach Berechnungen des Deutschen Zentrums für Neurodegenerative Erkrankungen hierzulande auf jährlich rund
-
83
Mio.
Euro, bis zum Jahr 2040 könnten sie aufgrund des demografischen Wandels auf rund
-
141
Mio.
Euro steigen.
Je älter die Menschen werden, desto gefährdeter sind sie, eine neuro-degenerative Erkrankung zu erleiden, bei der Nervenzellen (Neuronen) fortschreitend und unwiderruflich verloren gehen. Mit einem Anteil von 60 bis 65 Prozent ist die Alzheimer-erkrankung die häufigste Demenzform. Das Leid der Betroffenen und ihrer Familien sowie die enormen volkswirtschaftlichen Kosten machen Alzheimer zu einer der drängendsten Herausforderungen der Gesundheitsforschung.

„Sind Sie vergesslich geworden? Machen Sie sich deswegen Sorgen? Hat Sie schon einmal jemand auf Ihre Vergesslichkeit angesprochen?“ Das sind die drei Fragen, die Prof. Dr. Lutz Frölich stellt, kommt jemand zu ihm in die Gedächtnisambulanz nach Mannheim. Die meisten Menschen, die bei ihm Rat und Hilfe suchen, fürchten sich vor Alzheimer, der häufigsten Form einer krankhaft zunehmenden Einbuße geistiger Fähigkeiten, der sogenannten Demenz. Bemerke eine Person zunehmende Vergesslichkeit, erläutert Frölich, könne das – müsse aber nicht – das erste Zeichen einer beginnenden degenera-tiven Erkrankung des Gehirns sein: „Erste Symptome einer krankhaften Vergesslichkeit diagnostisch von normalen Veränderungen im Alter abzugrenzen“, betont der Arzt und Wissenschaftler, „ist eine große medizinische Herausforderung.“ Die frühestmögliche Diagnose aber ist die unerlässliche Voraussetzung für eine Chance, die die Alzheimerforschung mittlerweile eröffnet hat: Die Behandlung der Erkrankung mit sogenannten monoklonalen Antikörpern, die den verhängnisvollen Nervenzellverfall im Gehirn drosseln können.
„Eine eigenartige Erkrankung der Hirnrinde“
Der erste dokumentierte Fall einer Alzheimererkrankung geht zurück auf das Jahr 1901. „Ich habe mich sozu-sagen verloren“, sagte Auguste Deter zu ihrem Arzt Alois Alzheimer, als er die Patientin in der Städtischen Anstalt für Irre und Epileptische in Frankfurt untersuchte. Auguste, 51 Jahre alt, erinnerte sich kaum noch an ihren Namen, sie war desorientiert und verwirrt, reagierte misstrauisch und aggressiv. Das Verhalten von Auguste Deter beschäftigte Alzheimer so sehr, dass er nach ihrem Tod Proben ihres Gehirns untersuchte. Er vermutete eine biologische Ursache hinter dem geistigen Zerfall seiner Patientin, der bis dato als „Altersblödsinn“ galt. Bei der Obduktion stellte er eine „eigenartige Erkrankung der Hirnrinde“ mit merk-würdigen Ablagerungen zwischen den Nervenzellen fest. Alzheimers Befund aus dem Jahr 1906 wurde zur Grundlage der Alzheimerforschung, die erst rund 50 Jahre später Fahrt aufnehmen sollte. Heute sind die Ursachen der Alzheimer-erkrankung sehr gut erforscht. Die Erkenntnisse zählen zu den größten Errungenschaften der Neurobiologie. Wissenschaftlich werden sie als Amyloid-Hypothese zusammengefasst.
Amyloide sind zu Klumpen zusammengeballte Eiweißablagerungen (Proteine). Deren Vorstufen entstehen ständig im Gehirn eines jeden Menschen und werden ebenso ständig von bestimmten Enzymen wieder abgebaut. Der Abbau der Proteinvorstufen, sogenannte Amyloid-beta-Monomere, funktioniert mit zunehmendem Alter aber immer schlechter. Im Gehirn von Alzheimer-erkrankten lagern sich die Vorstufen zu immer größeren Fäden, Fibrillen und Knäueln zusammen. Schreitet die Erkrankung voran, entstehen daraus stabile Verbindungen, die Alzheimer- oder Amyloid-Plaques. Darüber hinaus bildet ein Protein namens Tau verdrillte Fäden innerhalb der Nervenzellen, sogenannte Fibrillen. Die Ablagerungen stören die Kontakte und die Kommunikation der Nervenzellen, sie sterben ab, das Gehirn schrumpft. Die krankhaften Veränderungen ereignen sich bereits sehr früh; erst nach zehn bis zwanzig Jahren wirken sie sich schrittweise auf das Gedächtnis und Verhalten der Patienten aus. „Wir glauben heute, dass die Anreicherung von Amyloid-Plaques auf Dauer im Gehirn eine Kaskade mit vielen Folgeschritten auslöst, die letztlich für das Gehirn toxisch endet“, sagt Frölich, dessen langjähriger Forschungsschwerpunkt die Diagnose- und Therapieentwicklung bei Alzheimer ist.
Erste Anzeichen sind Probleme mit dem Kurzzeitgedächtnis. Den Erkrankten gelingt es beispielsweise nicht mehr, sich Namen, Termine oder andere Informationen zu merken. Auch die Fähigkeit, sich räumlich und zeitlich zu orientieren, nimmt ab, Wörter für Alltagsdinge fallen nicht mehr ein. Bald sind die Erkrankten darauf angewiesen, sich beim Bewältigen ihres Lebens helfen zu lassen. Später ist auch das Langzeitgedächtnis beeinträchtigt, vergangene Ereignisse und Erlebnisse können nicht mehr abgerufen werden. Im weiteren Verlauf verlieren die Erkrankten auch immer mehr körperliche Funktionen, es fällt ihnen schwer zu sprechen, zu atmen und zu schlucken.
„KÜNFTIG WIRD ES WOMÖGLICH KOMBINIERTE THERAPIEN GEBEN, DIE AN UNTERSCHIEDLICHEN STELLEN DER ALZHEIMER-ERKRANKUNGSKASKADE ANSETZEN.“

Prof. Dr. Lutz Frölich
Leiter der Abteilung Gerontopsychiatrie
Fahndung in Körperflüssigkeiten
Alleine die genaue Untersuchung des Verhaltens der Patientinnen und Patienten reiche nicht aus, um eine Alzheimerdemenz in frühen Stadien sicher zu erkennen, unterstreicht Frölich. Die frühestmögliche Diagnose aber sei unerlässlich für die derzeit einzig verfügbare Gegenmaßnahme, die mehr Erfolg verspricht als die bisherige Einnahme von Tabletten, die das Gedächtnis nur für begrenzte Zeit stärken können: die Behandlung mit Antikörpern, die sich gegen die folgenschweren Eiweißablagerungen im Gehirn richten und die Erkrankungskaskade unterbrechen. Als durchgängig wirksam haben sich bislang zwei Antikörper namens Lecanemab und Donanemab erwiesen. In der Europäischen Union zugelassen sind diese Substanzen noch nicht, mehrfach hat sich der Zulassungsprozess verzögert.
Heilen können auch die Antikörper die Alzheimererkrankung nicht“, betont Frölich. Es weise jedoch vieles darauf hin, „dass mit dem inzwischen erbrachten Nachweis der klinischen Wirksamkeit in frühen Stadien der Erkrankung erstmals ein Durchbruch erreicht sein könnte“. Meist erfolge die Diagnose aber erst, wenn die Betroffenen stärkere geistige Ausfälle bemerken: „Dann ist es zu spät für eine Antikörper-therapie!“ Hier kommt ein frühes Erkennen mit Biomarkern ins Spiel – Moleküle im Blut, in anderen Körperflüssigkeiten oder im Gewebe, die eine Erkrankung anzeigen, bevor sie sich mit klaren Defiziten bemerkbar macht.
Der bisherige Goldstandard für die Diagnose der Alzheimererkrankung mithilfe von Biomarkern ist, Amyloid- und Tau-Fragmente im Nervenwasser nachzuweisen. An der Erforschung dieser Biomarker war seit den 2000er-Jahren das Kompetenznetz Demenzen des Bundesministeriums für Bildung und Forschung mit seiner Zentrale am ZI beteiligt. Einfacher und für die Patientinnen und Patienten schonender wäre es, Biomarker nicht im Nervenwasser, sondern im Blut zu bestimmen. „Solche blutbasierten Biomarker stehen derzeit im Fokus der Forschung“, sagt Frölich. Auch am ZI erfolgen dazu mehrere klini- sche Studien. Die Methode, alzheimertypische Marker schnell und zuverlässig in Blutproben nachzuweisen, werde in absehbarer Zeit klinische Anwendung finden, prophezeit Frölich: „Das könnte die Diagnose von Alzheimer revolutionieren.“

„die verklumpung von eiweissen im gehirn löst auf dauer eine kaskade mit vielen folgeschritten aus, die für das gehirn toxisch sind.“
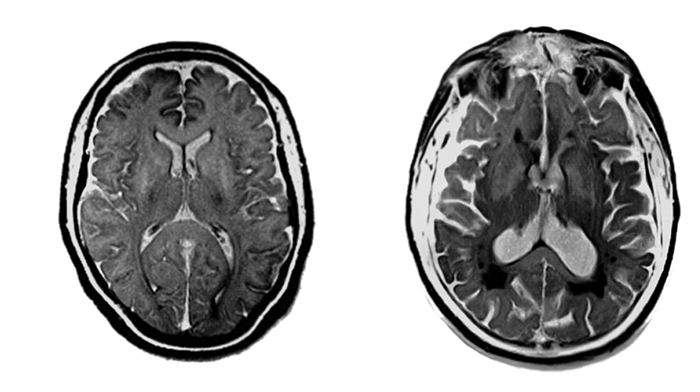
Das Gehirn ohne und mit alzheimertypischen Veränderungen
Perspektiven
Die Hoffnungen, eine der gefürchtetsten Erkrankungen der Welt aufhalten zu können, sind groß. Doch noch viele Fragen zum Entstehen von Alzheimer sind unbeantwortet. Nach Amyloid und genetischen Faktoren interessieren sich die Forschenden mittlerweile auch für den Einfluss von entzündlichen Prozessen im Gehirn und sogar für Infektionen. Es sind viele Faktoren, die Nervenzellen im Gehirn absterben lassen. Die Suche nach einem einzelnen passenden Wirkstoff ist deshalb schwierig. Das eine Medikament, das die komplexe Erkrankung heilen kann, werde es wohl nie geben, vermutet Frölich. Womöglich aber kombinierte Therapien, die gleichzeitig an unterschiedlichen Stellen der Erkrankungskaskade ansetzen.
Derzeit arbeiten Forschende beispielsweise daran, die Effektivität der Antikörpertherapie mit molekularen Gehirn-Fähren zu verbessern: Sie sollen die therapeutischen Antikörper durch die abschottende Blut-Hirn-Schranke schleusen, damit sie in größerer Menge zu den Plaques im Gehirn gelangen und diese einschmelzen können. In der Pipeline der Forschenden sind darüber hinaus sogenannte Small Molecules, niedermolekulare Wirkstoffe, die die Produktion von Amyloid herunterfahren. Sie müssen nicht wie die großen Antikörpermoleküle als Infusion verabreicht, sondern können als Tablette geschluckt werden. Rund 75 Medikamente gegen Alzheimer befinden sich derzeit in unterschiedlichen Stadien der Entwicklung, darunter auch gentherapeutische Ansätze.
Jedweder Fortschritt der Forschung und jede klinische Anwendung, betont Frölich, müsse begleitet werden von Versorgungsstrukturen, die den neuen diagnostischen und therapeutischen Möglichkeiten gerecht werden. Auch in Zukunft sei eine hoch qualifizierte Betreuung und Pflege der Erkrankten unerlässlich. Als Gesamtpaket in spezialisierten Zentren angeboten, könne dann womöglich bald eine umfassende Therapiestrategie gegen das große Vergessen verfügbar sein.


„Ich habe mich sozusagen verloren“
Der erste dokumentierte Fall einer Alzheimererkrankung: Alois Alzheimer im Gespräch mit seiner Patientin Auguste Deter
WIE HEISSEN SIE? Auguste.
FAMILIENNAME? Auguste.
WIE HEISST IHR MANN? Ich glaube … Auguste.
IHR MANN? Ach so.
WIE ALT SIND SIE? 51.
WO WOHNEN SIE? Ach, sie waren doch schon bei uns.
SIND SIE VERHEIRATET? Ach, ich bin doch so verwirrt.
WO SIND SIE HIER? Hier und überall, hier und jetzt, sie dürfen mir nichts übel nehmen.
Bildquellen: magenta Kommunikation, Design und Neue Medien GmbH & Co. KG, Mannheim | Wikimedia Commons
Zentralinstitut für Seelische Gesundheit (ZI) - https://www.zi-mannheim.de



